作者:北京协和医院心内科 荆志成
2022年欧洲心脏学会和欧洲呼吸学会,时隔7年再次联合颁布新版肺高血压诊治指南,对肺高血压的分类、定义和患者评估与管理都进有较为细致的更新与补充,对进一步提升肺高血压的认识与管理水平有重要价值。
北京协和医院心内科组织了黎婧怡大夫、郭帆大夫、 蒋鑫副教授、徐希奇副教授等几位临床一线医师阅读并讨论了新指南,总结分享给读者。

荆志成 教授
01
从指南层面确认诊断肺高血压的
血液动力学新标准
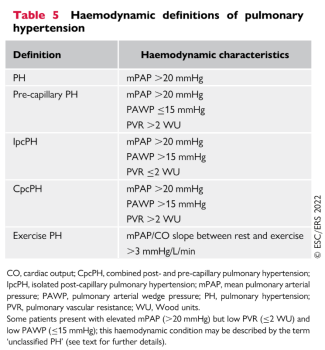
1、2018年第六届世界肺高血压论坛(6th World Symposium of Pulmonary Hypertension)发布的会议纪要性文件首次提出将肺高血压(pulmonary hypertension,PH)的血液动力学诊断标准由肺动脉平均压(mean pulmonary artery pressure,mPAP)≥25mmHg降低至>20mmHg。上述标准提出4年余来,也受到学术界广泛认可。
2022年ESC/ERS指南首次在国际广泛关注的指南层面对肺高血压血液动力学的新定义予以肯定。新的血液动力学诊断标准更贴近肺循环的病理生理特征,对肺高血压的早期诊断有重要推动作用,既往许多症状性或非症状性临界肺高血压(20mmHg<mPAP<25mmHg)患者将会得到明确诊断和进一步评估,更重要的是早期治疗。
不过,目前尚缺乏对mPAP在20-25mmHg之间患者评估、治疗和预后的全面循证医学证据,需要大规模临床研究进一步证实早期诊断、早期治疗可否使这部分患者预后改善。
2、对于毛细血管前性肺高血压(主要是第1、3、4大类肺高血压和部分第5大类肺高血压患者),需同时符合以下三条血液动力学标准才能诊断:mPAP>20 mmHg,肺小动脉楔压(pulmonary arterial wedge pressure, PAWP)≤15 mmHg且肺血管阻力(pulmonary vascular resistance,PVR)>2WU。
过去肺血管阻力升高的标准是3个WOOD 单位,目前已经降低到2 WU,而且学术界要求PVR升高才是诊断毛细血管前性肺高血压应真正存在肺血管疾病的标准,需排除各种左心疾病、肺血流量增高和胸内压增高引起的肺动脉压力增高。血液动力学定义进一步强调临床中对肺高血压患者实施右心导管检查,一定要测定PAWP或者左室舒张末压/左房压。认为超声心动图可以明确诊断的观念至少在目前看来是错误的。
3、临床还有部分患者血液动力学指标为mPAP>20 mmHg,PAWP≤15 mmHg,但PVR≤2WU,虽然符合肺高血压诊断标准,但并不符合毛细血管前或者毛细血管后肺高血压血液动力学标准,在2022版ESC/ERS指南中被称为“未分类肺高血压”。这些患者mPAP升高的原因是肺血流量增加所致,应积极筛查随诊是否存在相关潜在基础疾病,如先心病(尤其房间隔缺损和肺静脉异位引流)、肝脏疾病(门脉高压、门腔静脉连接异常等)、动静脉瘘(肝、肺、脑和外周动脉)、气道疾病、肺部疾病及甲亢等疾病。
4、运动相关肺高血压在2022版指南中也被明确定义为一种肺高血压的血液动力学状态,定义为静息和运动后mPAP/心输出量(cardiac output,CO)斜率变化>3mmHg/L/min。明确该定义对进一步使用侵入性心肺运动试验评估存在不能解释的活动后气短症状患者是否为运动相关肺高血压有重要价值。
02
临床分类的补充与调整
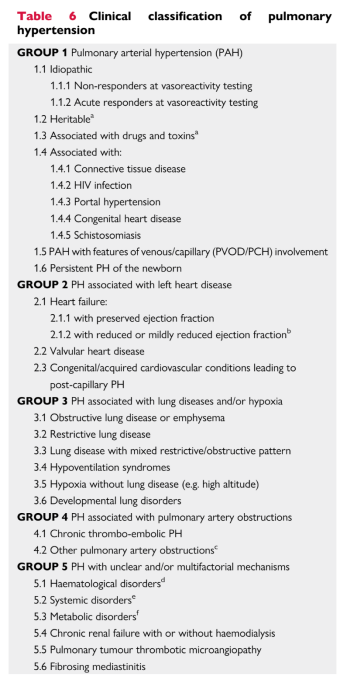
1、2022版ESC/ERS肺高血压指南沿用了过去指南对肺高血压分类的大体框架,对其中部分亚类进行了补充与调整。
2、将特发性肺动脉高压(IPAH)按照急性肺血管扩张试验结果分为两类:急性肺血管扩张试验阴性和急性肺血管扩张试验阳性,但强调个别遗传性PAH和药物或毒物相关PAH也可能表现为急性肺血管扩张试验阳性。
3、将肺静脉闭塞病(PVOD)/肺毛细血管瘤样增生症(PCH)和新生儿持续性肺高血压(PPHN)正式列为肺动脉高压的第5和第6亚类。
4、将2015年旧版本指南临床分类第3大类肺部疾病/低氧中的睡眠呼吸障碍改为低通气综合征,因为单纯低氧梗阻性睡眠呼吸障碍一般不会导致肺高血压,而低通气综合征患者导致白天高碳酸血症经常会合并肺高血压。
5、尤其是需要强调指出的是:过去公认的可用于急性肺血管药物试验的药物包括吸入NO,静脉滴注依前列醇和腺苷等三种药物,但我国荆志成教授2009年在欧洲呼吸杂志发表了证实吸入伊洛前列素可以替代腺苷的研究,随着十余年的临床实践,国际上诸多医学中心都在使用吸入伊洛前列素的方法,证实吸入伊洛前列素方便有效,在全球推广,因此新指南删除了腺苷为急性药物试验候选药物,仅保留了一氧化氮和伊洛前列素吸入和静脉滴注依前列醇三种。实际上,包括欧美在内的越来越多的中心已经放弃静脉滴注依前列醇,目前国际上形成吸入NO 和吸入伊洛前列素两大格局。
03
肺高血压早期筛查
早期诊断是提升肺高血压患者治疗效果及长期预后的关键,也是临床难点。2022ESC/ERS指南进一步强调了对一些特定危险人群进行早期筛查评估的重要性。
早期筛查具体包括三方面人群:
1)非症状性的高危肺高血压人群,包括系统性硬化症患者、BMPR2突变携带者、遗传性肺动脉高压患者的一级亲属和拟行肝移植评估的患者;
2)有肺高血压发病风险的早期症状性患者,包括门脉高压患者、HIV感染患者和非系统性硬化症结缔组织病患者;
3)为一些具有肺高血压风险的特定人群加强社区及门诊随诊,包括既往肺栓塞病史患者、不明原因气短患者等。
对于心力衰竭患者,无论超声心动图是否怀疑患者有无肺高血压,及时完成液体或者运动负荷检查,包括心导管检查评价血液动力学都是很重要的,也是目前国际心脏病学术界关注的热点。
04
对肺高血压患者右心导管检测指标
给予具体推荐
右心导管是肺高血压诊断的关键核心技术。本版指南对肺高血压患者右心导管检查过程中常规需测定的血液动力学参数给予具体推荐。除常规测定计算的体循环和肺循环压力、阻力及血氧饱和度外,指南还推荐计算每搏量(SV)、每搏量指数(SVI)和肺动脉顺应性(PAC)指标。这对进一步规范肺高血压患者行右心导管检查操作有指导意义。
我国心脏病学术界过去重视穿刺和操作,忽略了全面血液动力学和氧动力学数据的获取、计算和解读,这一点还需要强化推广和教育培训。

05
肺动脉高压危险分层策略
进一步优化
危险分层是临床中评估肺动脉高压患者的关键步骤,因为目前的临床治疗策略主要是基于不同的危险分层来进行决策。
2015版ESC/ERS指南提出3分类危险分层方法(低危、中危和高危,分别指患者1年死亡风险为<5%, 5%~10%,和&10%),包括从临床症状、运动功能、右心功能影像指标、生物标记物和右心导管指标等多个参数,2018年6th WSPH曾在会议上讨论提出共6个参数指标的简化危险分层方法。
2022版ESC/ERS指南对初诊患者仍建议使用三分类法危险分层,以便更好地与疾病严重程度相关联。最主要的更新点是将高危患者未来1年的死亡风险由过去&10%调整至& 20%,中危死亡风险相应地调整为5%~20%;其它更新点包括:
(1)将BNP高危界值由过去的& 300 ng/L上调至& 800 ng/L,而NT-proBNP高危界值由过去的& 1400 ng/L调至& 1100 ng/L;
(2)继续将超声心动图作为危险分层的重要参数,增加新变量TAPSE/sPAP,& 0.32 mm/mmHg为低危,< 0.19 mm/mmHg为高危;
(3)心脏MR增加新变量SVI(每搏量指数),& 40 ml/m2为低危,< 26 ml/m2为高危;
(4)血液动力学也增加SVI(每搏量指数),& 38 ml/m2为低危,< 31 ml/m2为高危。
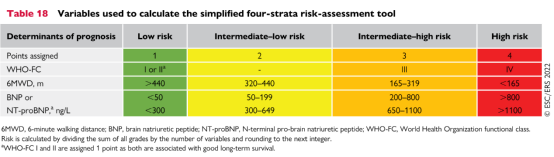
而对随访患者则建议采用四分类危险分层法,仅纳入三个和长期预后相关性最强的无创指标:WHO功能分级、6分钟步行距离和BNP/NT-proBNP,将患者分为低危、中低危、中高危和高危,避免三分类法中约60-70%患者都归于中危,能够更好地反映危险分层与预后的关系。
06
肺动脉高压患者治疗策略更新
1、2022版ESC/ERS指南结合近年来新的治疗策略及循证证据对临床治疗做了更全面的描述和更新。在整体管理策略方面,指南从患者的体力活动及康复锻炼、抗凝治疗、利尿治疗、氧疗、禁用左心衰治疗药物、贫血和铁缺乏状态治疗、疫苗接种、心理支持和治疗依从性等多个问题进行说明。其中,指南明确推荐肺动脉高压患者可接种新冠病毒疫苗。北京协和医院黎婧怡大夫和吴小寒博士也在追踪研究肺动脉高压患者接种疫苗的安全性,结果也支持目前的这个推荐方案。
2、对于合并严重铁缺乏的贫血患者,指南也推荐进行补铁治疗,但具体静脉补铁或口服补铁治疗的疗效及耐受性差异尚不明确。
3、在肺动脉高压患者可能面临一些特殊情况,如怀孕和避孕、接受外科手术、旅行和前往高海拔地区等方面指南也给予详细说明。其中,对于女性肺动脉高压患者,尽管有小样本研究提示肺动脉高压患者怀孕和生产的预后较前改善,但由于此类患者面临着诸多不确定情况且怀孕生产过程往往都会加重肺动脉高压疾病进展,因此仍明确推荐医生应充分告知女性患者怀孕和生产面临的潜在巨大风险。对于怀孕过程中新发现的肺动脉高压患者,如拟继续妊娠,则应避免使用内皮素受体拮抗剂,利奥西呱和司来帕格等有潜在致畸作用或毒理不明的靶向药物,可考虑选用5型磷酸二酯酶抑制剂,非口服前列环素药物或钙通道阻滞剂治疗。
4、靶向治疗策略方面,新版指南较2015年指南有一定调整,其中最核心的内容包括:
1)对急性肺血管扩张试验阴性患者,需先评估有无其他心肺合并疾病。对于无心肺合并疾病患者,可积极采取初始联合治疗;而对于有心肺合并疾病患者,为避免药物叠加副作用,推荐使用单药口服治疗。
2)对初始评估患者和随访患者采用不同的危险分层策略来指导治疗。对于初始评估患者推荐参数全面的3分类策略,对于低危或中危患者,推荐初始ERA+PDE5i治疗;对于高危患者,推荐初始ERA+PDE5i+静脉或皮下注射前列环素药物;
3)随访时采用新版指南推荐的4分类简化危险分层策略,对于评估为低危患者继续维持原治疗;对于评估为中低危患者,可加用前列环素受体激动剂(司来帕格)或将PDE5i切换为鸟苷酸环化酶激动剂(利奥西呱);对于评估为中高危或高危患者,则加用静脉或皮下注射前列环素药物或在肺移植成熟的地区推荐进行肺移植评估。
5、介入及肺移植治疗方面:因房间隔造口术和Potts分流术操作复杂,围术期并发症风险高,推荐在有经验的中心个体化评估开展;对我国学者研发的肺动脉去神经术(PADN),新版指南提及该技术可改善患者急性及慢性血液动力学等指标,但尚缺乏大规模随机对照研究来进一步确认其对已接受靶向药物治疗患者的疗效,仍需进一步研究;关于肺移植,强调肺动脉高压患者如已接受充分优化靶向治疗仍处于中高危或高危状态,应尽早进行肺移植评估。
新版肺高血压指南与其他疾病的指南一样引起广泛关注,但我们认为,欧洲指南作者全部来自欧洲,适用于欧洲临床实践的参考,针对我国的实际情况,我们要结合自己国家的实际情况灵活运用。有部分学者认为我们要照搬欧美指南,这无疑是错误的观念。无论是医保支付的差异,包括药物可及性,民众种族差异,分级医疗体系的不同,高级别肺血管疾病诊疗中心分布的地区差异,专科医生的数量和水平,都会影响到中欧的临床实践差异。
我们需要做的是批判吸收欧洲指南,认真学习,结合我们自己的临床实践,尽快更新我们国家的临床诊治指南,指导广大的基层医生照顾好全国各地的病患。把西方的指南翻译为中文,奉如神明的时代一去不复返了。
| 留言与评论(共有 0 条评论) “” |