*仅供医学专业人士阅读参考
洛拉替尼的颅内抗肿瘤活性和安全性如何?
间变性淋巴瘤激酶(ALK)融合基因是继表皮生长因子受体(EGFR)基因突变后在非小细胞肺癌(NSCLC)中发现的又一具有针对性靶向药物治疗的肿瘤驱动基因。NSCLC中总体ALK融合发生率为3%~7%,尽管所占比例并不高,但由于我国人口基数较大,ALK阳性NSCLC患者基数也不容小觑。
随着一代、二代、三代ALK-酪氨酸激酶抑制剂(TKI)的上市,极大地改善了患者预后。ALK阳性晚期NSCLC已经向“慢性病”转化,因此在患者长期诊疗过程中的全程管理非常重要。湖南省肿瘤医院邬麟教授结合洛拉替尼的颅内疗效优势,解读ALK阳性NSCLC患者的全程化管理。
结合洛拉替尼的颅内疗效优势,看ALK阳性患者的全程化管理
随着靶向药物研发进展,ALK阳性NSCLC已进入慢病化管理时代。中枢神经系统(CNS)转移是影响ALK阳性NSCLC生存预后的重要“拦路虎”,针对ALK阳性NSCLC脑转移患者如何治疗决策,邬麟教授从“ALK阳性NSCLC脑转移疾病概述”、“ALK阳性NSCLC脑转移的治疗变革”和“ALK-TKI治疗ALK阳性NSCLC的安全性及生活质量(QoL)”三个角度,全方位阐述ALK阳性NSCLC患者的全程化管理。
ALK阳性NSCLC患者出现脑转移可影响预后,治疗棘手
ALK阳性NSCLC中脑转移高发且多发,约50%的脑转移患者诊断时存在的脑转移灶数量≥4个,并且脑转移贯穿患者整个病程。脑转移显著降低ALK阳性NSCLC患者生存,是预后不良因素。相较存在其他转移灶的患者,NSCLC伴脑转移患者QoL更差,脑转移确诊后患者的症状数量明显高于确诊前。放疗是脑转移患者的主要局部治疗手段,但可能会诱导放射性脑损伤,其1年累计发生率为8%-20%,严重影响患者QoL。在慢病化时代,ALK阳性NSCLC脑转移治疗决策时,不仅需要考虑颅内疗效,还要兼顾患者QoL和安全性管理。
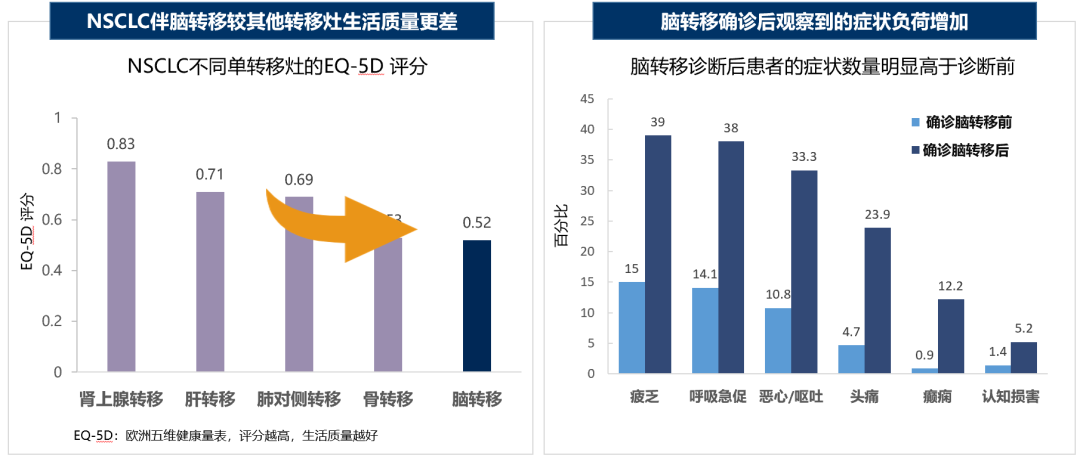
图1. NSCLC伴脑转移降低QoL
ALK-TKI迭代上市,解决NSCLC脑转移的治疗难题
化疗药物由于分子量较大,携带电荷并且容易与白蛋白结合,因此很难穿透血脑屏障对颅内转移病灶发挥抗肿瘤作用。多项研究显示含铂一线化疗方案治疗NSCLC脑转移患者的疗效有限,颅内客观缓解率(ORR)为23%-45%,中位总生存期(OS)为4.0-8.3个月。ALK-TKI的出现扭转了脑转移患者生存差的局面,NSCLC伴脑转移患者的中位OS提高3年以上,改变了脑转移的治疗策略,成为了脑转移患者治疗的基石。近年来ALK-TKI进展迅速,多种ALK-TKI获批上市,为CNS转移患者提供更多药物选择。一、二代ALK-TKI治疗脑转移患者的疗效初显,但在控制颅内进展方面仍有提升空间。
随后,三代ALK-TKI洛拉替尼登场,凭借小分子大环酰胺结构的多重优势,可有效穿透血脑屏障。CROWN研究结果显示,在意向性治疗(ITT)人群中,洛拉替尼一线治疗的3年无颅内进展率达92.3%。
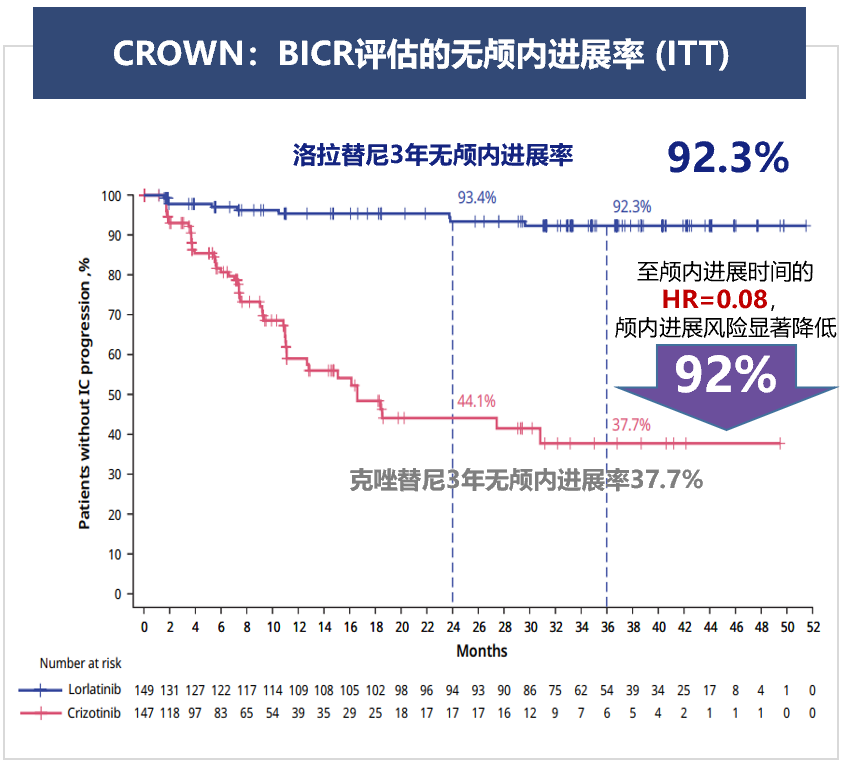
图2. 洛拉替尼一线治疗的3年无颅内进展率达92.3%
对于基线可测量脑转移患者,洛拉替尼一线治疗颅内ORR达83.3%,颅内完全缓解(CR)率达72.2%。对于基线脑转移患者,洛拉替尼一线治疗的3年无颅内进展率为72.8%。对于脑膜转移患者,多个病例验证洛拉替尼可快速控制脑膜转移灶,降低疾病负荷。对于基线无脑转移患者,三代洛拉替尼一线治疗的3年无颅内进展率达99.1%,可有效阻遏脑转移。洛拉替尼治疗ITT人群的12个月CNS进展累积发生率仅为2.8%,几乎实现无CNS进展。
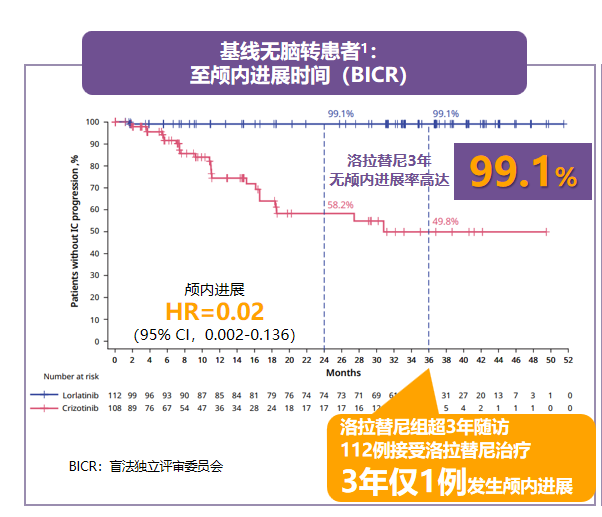
图3. 基线无脑转移患者,洛拉替尼一线治疗的三年无颅内进展率高达99.1%
兼顾安全性和生活质量,洛拉替尼为ALK阳性患者带来新治疗选择
在肺癌慢病化管理中,早期识别并积极干预不良反应,可提高患者的依从性,避免不必要的减量或停药,给患者带来更多临床获益。不同ALK-TKI的安全谱存在差异,其中洛拉替尼治疗的耐受性良好,治疗期间不良事件导致的永久停药率仅为7.4%。洛拉替尼的常见不良事件是高脂血症、水肿和CNS不良事件,均可控可管理。其中,高脂血症可能并不都是药物引起,疾病本身等因素都会导致血脂异常。CROWN研究结果显示,洛拉替尼相关高脂血症多为1-2级,水肿也多为1-2级,在中国人群中CNS不良事件发生率仅为6.4%,明显低于全球数据。
洛拉替尼基于独特的大环酰胺结构,使其有较强的血脑屏障穿透率(最高可达96%)以及较强的颅内疗效。与此同时,部分患者也会出现一些CNS不良反应。CROWN研究显示,洛拉替尼相关的CNS绝大部分都是可逆的,CNS AEs中有90.4%是1、2级不良反应,而3级的不良反应是9.6%,无4级的不良反应。其中,一半以上(60%)患者不需要剂量调整,可自行痊愈或者维持在1级的不良反应(1级不良反应是最轻微的不良反应,基本不影响生活)。剩下的患者在剂量调整或者合并用药后得到痊愈与有效改善。因此,洛拉替尼相关的CNS AE整体可逆可控,易于管理。另外,洛拉替尼因不良事件导致的剂量调整对无进展生存期(PFS)无明显影响,在患者报告结局方面,洛拉替尼一线治疗可改善患者的QoL。

图4. 总结
洛拉替尼临床实践大家谈
综上所述,对于ALK阳性晚期NSCLC患者的治疗,随着新一代ALK-TKI的研发和应用,临床上多了许多新武器,通过多学科协作来合理地进行用药选择和全程化管理,对提升患者预后非常关键。浙江大学医学院附属第一医院周建英教授、上海市精神卫生中心李冠军教授、复旦大学附属华山医院李勇教授和重庆医科大学附属第二医院杨镇洲教授就ALK阳性患者步入慢病管理时代的长期用药和全程管理,以及多学科诊疗的经验,进行观点分享。
周建英教授:多学科诊疗模式(MDT)通过由外科、肿瘤内科、放疗科、影像科、病理科等多科室专家组成工作组,共同制定最佳治疗方案,可使NSCLC脑转移患者的获益最大化。针对NSCLC脑转移,三代ALK-TKI洛拉替尼华丽登场,可显著降低颅内进展风险,有效阻遏脑转移的发生。因此,希望洛拉替尼能早日进入国家医保,造福更多中国患者。
李冠军教授:在洛拉替尼治疗过程中,医生可通过90秒4问法、多种量表等手段,初步评估患者的不良反应发生情况。在经过对应科室的对症处理后,不良事件通常可以得到缓解。例如出现抑郁、兴奋等精神类不良反应时,可以寻求精神科、心理科医生的帮助。
李勇教授:ALK作为钻石突变靶点,随着更多药物研发上市,患者的OS不断突破。三代ALK-TKI洛拉替尼的CROWN研究开创ALK阳性NSCLC的超长PFS,OS结果值得期待。随着患者生存期的延长,心血管疾病的发生率逐渐升高。肿瘤科医生在行ALK-TKI治疗过程中,需要留意心血管疾病的发生情况,可以与心内科医生合作,做到对心血管疾病的积极预防和对症管理,提高患者的QoL。
杨镇洲教授:对于基线可测量脑转移患者,洛拉替尼一线治疗颅内病灶达到CR后可以不考虑使用放疗,若颅内病灶达到部分缓解或病情稳定,肿瘤科医生可以考虑和放疗科医生合作实行放射治疗,但放疗的时机、方式还需要进一步的探究探索。同时,也期待更多如洛拉替尼的抗肿瘤新药能够纳入国家医保目录,为国内ALK阳性晚期肺癌患者提供更优质、更可及的治疗选择。
*此文仅用于向医学人士提供科学信息,不代表本平台观点


| 留言与评论(共有 0 条评论) “” |